La rotura del ligamento cruzado anterior (LCA) es una de las lesiones más temidas de la rodilla. Cada temporada de esquí y cada año en los deportes de contacto como el fútbol vemos cómo jugadores profesionales y aficionados pasan de estar entrenando con normalidad a no poder apoyar la pierna tras un giro o una caída.Es una lesión que genera muchas dudas: ¿es obligatorio operar?, ¿qué pasa si no lo hago?, ¿qué pronóstico tiene la rodilla a largo plazo?, ¿por qué algunas personas vuelven a su deporte y otras no? En este artículo vamos a explicar de forma rigurosa pero cercana qué ocurre exactamente cuando se rompe el LCA, qué opciones terapéuticas existen y qué factores se tienen en cuenta para decidir entre un tratamiento quirúrgico o conservador.
Este texto se centra en comprender la lesión, su impacto y las diferentes estrategias de manejo. En un segundo artículo abordaremos en detalle el tratamiento específico, tanto postquirúrgico como conservador, con la planificación de la rehabilitación y la vuelta al deporte.
Anatomía y función del ligamento cruzado anterior
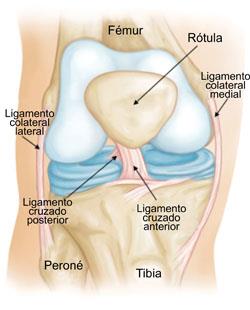 El ligamento cruzado anterior es una estructura densa de tejido conectivo situada en el centro de la rodilla. Va desde la parte anterior de la tibia hasta la parte posterior del fémur, formando con el ligamento cruzado posterior una especie de “cruz” que da nombre a ambos.
Sus funciones principales son:
El ligamento cruzado anterior es una estructura densa de tejido conectivo situada en el centro de la rodilla. Va desde la parte anterior de la tibia hasta la parte posterior del fémur, formando con el ligamento cruzado posterior una especie de “cruz” que da nombre a ambos.
Sus funciones principales son:
- Evitar que la tibia se deslice hacia delante respecto al fémur.
- Resistir los movimientos de giro (rotación) de la rodilla, especialmente en flexión.
- Actuar como sensor propioceptivo: informa al sistema nervioso de la posición y la carga de la rodilla para ajustar la respuesta muscular.
Por su posición y función, el LCA es clave en deportes que combinan cambios de dirección, frenadas y saltos. Cuando se rompe, no solo perdemos un “cinturón de seguridad mecánico”, sino también parte de la información que el cerebro recibe sobre la estabilidad de la articulación.
¿Cómo se rompe el LCA? Mecanismos típicos en esquí y fútbol
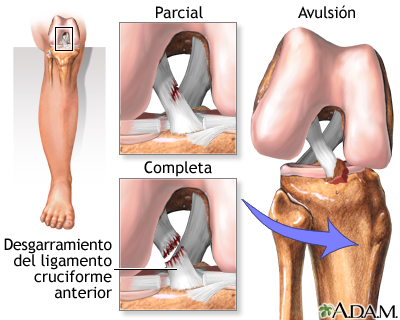 La mayoría de roturas de LCA se producen sin contacto directo sobre la rodilla. Es decir, no hace falta un golpe fuerte: muchas veces es el propio gesto el que provoca la lesión.
La mayoría de roturas de LCA se producen sin contacto directo sobre la rodilla. Es decir, no hace falta un golpe fuerte: muchas veces es el propio gesto el que provoca la lesión.
Lesión de LCA en esquí
En el esquí, los mecanismos más típicos son:
- Caída hacia atrás con la tibia desplazándose hacia delante mientras el fémur rota.
- Giros bruscos con el esquí “anclado” en la nieve, especialmente cuando el peso del cuerpo se queda atrás.
- Desequilibrios al aterrizar tras un salto o al entrar en una zona de nieve más dura o con placas de hielo.
El esquiador suele notar un “clack” interno, pérdida inmediata de estabilidad y, en muchos casos, inflamación rápida de la rodilla en las primeras horas.
Lesión de LCA en fútbol y deportes de contacto
En deportes como el fútbol, balonmano o baloncesto, el mecanismo más frecuente es:
- Apoyo del pie en el suelo con el cuerpo girando en sentido contrario.
- Frenada brusca después de un esprint o un cambio de dirección.
- Salto y caída con la rodilla en valgo (hacia dentro) y rotación.
A veces hay contacto (entrada de otro jugador) y otras no. Lo característico es la sensación de que “algo se ha roto por dentro”, seguida de hinchazón, inestabilidad y dificultad para continuar jugando.
¿Qué pasa dentro de la rodilla cuando se rompe el LCA?
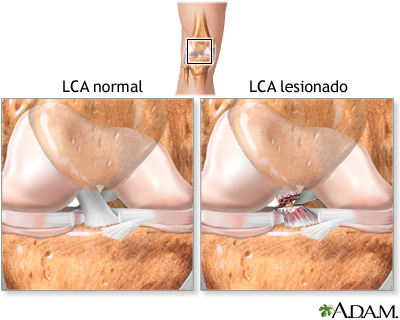 Cuando el ligamento se rompe, las fibras colágenas pierden su continuidad. Puede tratarse de una rotura parcial o completa, pero en la práctica clínica lo que más determina el pronóstico es el grado de inestabilidad funcional que se genera.
En las primeras horas o días es habitual encontrar:
Cuando el ligamento se rompe, las fibras colágenas pierden su continuidad. Puede tratarse de una rotura parcial o completa, pero en la práctica clínica lo que más determina el pronóstico es el grado de inestabilidad funcional que se genera.
En las primeras horas o días es habitual encontrar:
- Derrame articular: la rodilla se hincha por sangrado intraarticular (hemartros).
- Dolor intenso al apoyar y al intentar doblar o estirar la rodilla.
- Limitación de movimiento, sobre todo en extensión completa.
A medio plazo, cuando la inflamación baja, aparecen otros problemas:
- Sensación de inestabilidad o “falseo” al girar, bajar escaleras o caminar en terreno irregular.
- Desconfianza al cargar peso en la pierna lesionada, que lleva a evitar ciertos gestos.
- Pérdida de fuerza del cuádriceps e isquiosurales por desuso y “apagón” reflejo del músculo.
La rotura de LCA rara vez va sola. Con frecuencia se asocia a lesiones de menisco, del ligamento colateral medial (LCM), contusiones óseas o daño en el cartílago. Todo ello influye en el dolor, la recuperación y la decisión terapéutica.
Cómo se diagnostica una rotura de LCA
El diagnóstico se basa en la combinación de historia clínica, exploración física y pruebas de imagen.
Historia clínica
El fisioterapeuta o el traumatólogo preguntan por el mecanismo lesional, si se escuchó un chasquido, si la rodilla se hinchó rápidamente, si el paciente pudo seguir jugando o tuvo que parar, etc. Estos datos ya orientan mucho hacia una posible rotura de LCA.
Exploración física
Se realizan pruebas específicas como:
- Test de Lachman: valora el desplazamiento anterior de la tibia respecto al fémur.
- Cajón anterior: similar al anterior, pero con la rodilla más flexionada.
- Pívot shift: reproduce el “falseo” típico de la inestabilidad rotacional.
Estas pruebas requieren experiencia y, en fase muy aguda, a veces se ve limitada su fiabilidad por el dolor o la inflamación. Por eso se complementan con imagen.
Resonancia magnética y otras pruebas
La resonancia magnética (RM) es la prueba de referencia para confirmar la rotura de LCA y valorar el estado de meniscos, cartílago y otros ligamentos. No solo nos dice si el ligamento está roto, sino el patrón de rotura, la localización y las lesiones asociadas.
En algunos centros también se utiliza la artrometría (aparatos que miden el grado de laxitud anterior) para cuantificar la inestabilidad entre una rodilla y otra.
No todas las rodillas con LCA roto son iguales: “copers” vs “non-copers”
Una idea importante: hay personas con el LCA roto que consiguen llevar una vida prácticamente normal sin operarse, mientras que otras tienen episodios continuos de inestabilidad pese a un buen trabajo muscular.
En la literatura se habla de “copers” (rodillas que se adaptan bien sin LCA) y “non-copers” (rodillas que no logran estabilidad suficiente). Esta diferencia depende de varios factores:
- Calidad de la musculatura y del control neuromuscular.
- Tipo de actividades que se realizan (giro, salto, contacto vs vida diaria).
- Lesiones asociadas (menisco, cartílago, otros ligamentos).
- Grado subjetivo de confianza del paciente en su rodilla.
Por eso, la decisión de operar o no no puede basarse solo en la resonancia. Dos rodillas con la misma imagen pueden comportarse de forma muy distinta en la práctica.
¿Cuándo se recomienda tratamiento conservador?
El tratamiento conservador se basa en un programa estructurado de fisioterapia y readaptación para mejorar fuerza, estabilidad y control neuromuscular, confiando en que la rodilla pueda funcionar sin un LCA íntegro.
Suele considerarse especialmente en pacientes que cumplen uno o varios de estos criterios:
- Personas con actividad física moderada o baja, que no practican deportes de giro, salto o contacto.
- Edad algo más avanzada o poca intención de volver a deportes de alto impacto.
- Rodillas que tras la fase inicial, con buena rehabilitación, muestran pocos episodios de inestabilidad.
- Casos en los que la cirugía supone un riesgo añadido importante o el paciente prefiere evitarla tras recibir información completa.
El objetivo es conseguir una rodilla estable funcionalmente apoyándose en la musculatura y en la mejora del control motor. Esto no significa “no hacer nada”: al contrario, implica un programa exigente de ejercicios y seguimiento profesional.
¿Cuándo se recomienda cirugía de reconstrucción de LCA?
La reconstrucción quirúrgica del LCA se plantea cuando la inestabilidad es alta o el tipo de deporte/actividad lo exige. En términos generales se recomienda en:
- Personas jóvenes que desean volver a deportes de pivote y contacto (fútbol, balonmano, esquí, baloncesto…).
- Pacientes con episodios repetidos de “fallo” o “falseo” pese a un trabajo de fuerza bien realizado.
- Lesiones asociadas importantes de menisco o cartílago que podrían empeorar si la rodilla sigue inestable.
- Inestabilidad que interfiere con tareas de la vida diaria o laboral, no solo con el deporte.
La cirugía no “resetea” la rodilla a su estado original, pero en muchos casos permite recuperar un nivel de estabilidad suficiente para volver a actividades de alta demanda con menor riesgo de nuevos episodios de fallo.
Tipos de injerto más utilizados
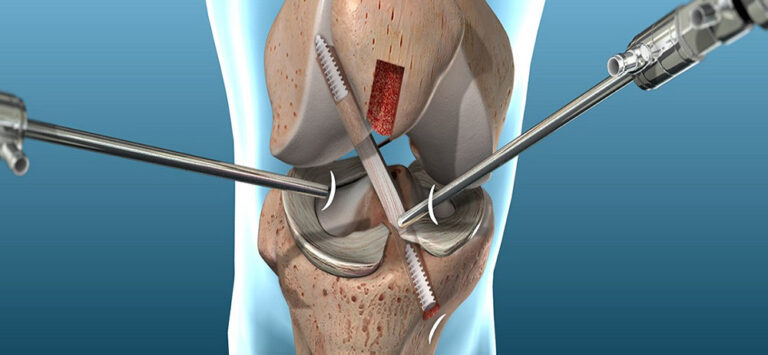 Aunque esto lo desarrollaremos más en el artículo específico de tratamiento, conviene conocer las opciones más habituales de injerto para la reconstrucción del LCA. La elección depende del tipo de paciente, deporte, anatomía de la rodilla y preferencias del equipo quirúrgico.
Aunque esto lo desarrollaremos más en el artículo específico de tratamiento, conviene conocer las opciones más habituales de injerto para la reconstrucción del LCA. La elección depende del tipo de paciente, deporte, anatomía de la rodilla y preferencias del equipo quirúrgico.
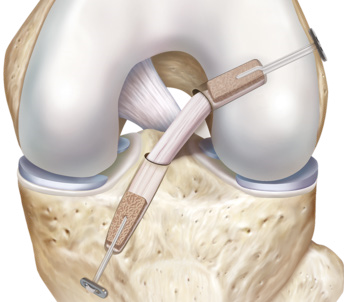 A grandes rasgos, los injertos más utilizados incluyen:
A grandes rasgos, los injertos más utilizados incluyen:
- Autoinjerto de tendón rotuliano (H-T-H): muy utilizado en deportistas de alto nivel, da gran estabilidad pero puede asociarse a molestias femororrotulianas.
- Autoinjerto de isquiosurales (semitendinoso-grácil): opción muy extendida, con buen equilibrio entre estabilidad y morbilidad en la zona donante.
- Autoinjerto de tendón cuadricipital: cada vez más utilizado, especialmente en determinadas anatomías o cirugías de revisión.
- Aloinjertos: injerto procedente de banco de tejidos, reservado para casos concretos (revisiones, multiligamentosas…).
La elección del injerto, la técnica quirúrgica y el momento de la operación deben valorarse de forma personalizada entre traumatólogo, fisioterapeuta y paciente, en función de sus objetivos y características individuales.
LCA y riesgo de artrosis: ¿qué dice la ciencia?
Uno de los grandes debates es si operar el LCA “protege” frente a la artrosis futura. La evidencia actual indica que, a largo plazo, las rodillas con lesión de LCA —tanto operadas como tratadas de forma conservadora— tienen un riesgo aumentado de artrosis respecto a rodillas sin lesión previa, especialmente cuando existe daño asociado de menisco o cartílago.
Los estudios y metaanálisis más recientes no muestran una superioridad clara de la reconstrucción del LCA frente al manejo conservador en la prevención de artrosis, siempre que ambos vayan acompañados de una rehabilitación bien estructurada. Lo que parece marcar la diferencia es:
- El grado de daño inicial en meniscos y cartílago.
- La calidad de la rehabilitación y del control de la carga durante los años posteriores.
- La persistencia o no de inestabilidad mecánica o funcional.
Por ello, tanto si se opta por tratamiento conservador como si se realiza una reconstrucción, es clave un seguimiento a medio y largo plazo para adaptar la actividad física y proteger la rodilla.
El papel de la fisioterapia en todas las fases de la lesión de LCA
La fisioterapia tiene un papel central tanto si hay cirugía como si no:
- Fase inicial: controlar el dolor y la inflamación, recuperar la extensión completa, normalizar la marcha.
- Fase intermedia: recuperar fuerza, movilidad, propiocepción y control neuromuscular.
- Decisión terapéutica: valorar cómo responde la rodilla al tratamiento conservador para decidir con más información si es necesaria o no la cirugía.
- Fase postquirúrgica (si se opera): planificar la progresión de cargas, la vuelta a la carrera, los cambios de dirección y el retorno seguro al deporte.
En Clínica Mario Campos Fisioterapia trabajamos de forma coordinada con traumatología y con el propio paciente para diseñar un plan de manejo global: desde el momento de la lesión hasta el retorno a la actividad que cada persona desea alcanzar.
Prevención: entrenar hoy para evitar romperse mañana
Otro punto clave que ha demostrado la ciencia es que los programas de entrenamiento neuromuscular y propioceptivo (saltos, aterrizajes, control de rodilla, trabajo de core, fuerza de cadera) pueden reducir de forma importante la incidencia de lesiones de LCA en deportes como el fútbol, el balonmano o el esquí.
Incluir estos programas en pretemporada y durante la temporada —especialmente en deportistas jóvenes y en etapas de mucho volumen de entrenamiento— disminuye el riesgo de lesión y mejora el control motor, la técnica de salto/aterrizaje y la estabilidad de la rodilla.
Este artículo es solo el primer paso: comprensión antes que acción
Entender qué ha pasado en tu rodilla y por qué es tan importante el LCA es el primer paso para tomar decisiones informadas. La evidencia muestra que tanto el manejo conservador como el quirúrgico pueden ofrecer buenos resultados cuando se seleccionan bien los pacientes y se acompañan de una rehabilitación de calidad.
En un próximo artículo profundizaremos en:
- Cómo estructuramos la rehabilitación postquirúrgica tras la reconstrucción de LCA.
- Qué implica un programa conservador avanzado para las rodillas que optan por no operarse.
- Qué criterios objetivos utilizamos para la vuelta a correr y a los deportes de contacto.
¿Te has lesionado el LCA o tienes sospecha de rotura?
En Clínica Mario Campos Fisioterapia (Alicante) realizamos una valoración completa, coordinada con traumatología, y diseñamos contigo el plan más adecuado según tu deporte, tu rodilla y tus objetivos.
👉 Pide tu cita ahora
📍 San Juan –
Av. Historiador Vicente Ramos 30, Local 12
03540 San Juan Playa, Alicante
📞 966 590 591 / 644 612 526
📧 clinicacamposfisio@gmail.com
📍 Alicante Centro –
Av. Eusebi Sempere, 16
03003 Alicante
📞 965 12 14 00 / 600 217 662
📧 clinicacamposfisio@gmail.com
Referencias científicas (selección)
- Rodriguez K. et al. Anterior Cruciate Ligament Injury: Conservative Versus Surgical Treatment. Cureus. 2021.
- Papaleontiou A. et al. Conservative vs Surgical Treatment of Anterior Cruciate Ligament Rupture: A Systematic Review. 2024.
- Komnos G.A. et al. Anterior Cruciate Ligament Tear: Individualized Indications for Management. J Clin Med. 2024.
- Rodriguez-Merchan E.C. Knee Osteoarthritis Following Anterior Cruciate Ligament Injury. J Clin Med. 2022.
- Cuzzolin M. et al. ACL Reconstruction versus Non-Operative Treatment and Risk of Osteoarthritis: Meta-analysis. 2021.
- Suter L.G. et al. Lifetime Risk of Symptomatic Knee Osteoarthritis After ACL Injury. Arthritis Care Res. 2016.
- Dargo L. et al. Prevention of Knee and ACL Injuries Through Neuromuscular Training: Evidence-Based Review. 2017.
- Mandelbaum B.R. et al. Effectiveness of a Neuromuscular and Proprioceptive Training Program in Preventing ACL Injuries in Female Athletes. Am J Sports Med. 2005.
Autor del artículo
Mario Campos Escapez
Fisioterapeuta · Col. núm. 3545
Director de Clínica Mario Campos Fisioterapia
Clínica Mario Campos Fisioterapia – San Juan Playa
Av. Historiador Vicente Ramos 30, Local 12 · 03540 Alicante · Tel: 966 590 591
Clínica Mario Campos Fisioterapia – Alicante Centro
Av. Eusebio Sempere 16 · 03003 Alicante · Tel: 965 12 14 00
Email: clinicacamposfisio@gmail.com
Web: clinicacamposfisioterapia.com
 El ligamento cruzado anterior es una estructura densa de tejido conectivo situada en el centro de la rodilla. Va desde la parte anterior de la tibia hasta la parte posterior del fémur, formando con el ligamento cruzado posterior una especie de “cruz” que da nombre a ambos.
Sus funciones principales son:
El ligamento cruzado anterior es una estructura densa de tejido conectivo situada en el centro de la rodilla. Va desde la parte anterior de la tibia hasta la parte posterior del fémur, formando con el ligamento cruzado posterior una especie de “cruz” que da nombre a ambos.
Sus funciones principales son:
 La mayoría de roturas de LCA se producen sin contacto directo sobre la rodilla. Es decir, no hace falta un golpe fuerte: muchas veces es el propio gesto el que provoca la lesión.
La mayoría de roturas de LCA se producen sin contacto directo sobre la rodilla. Es decir, no hace falta un golpe fuerte: muchas veces es el propio gesto el que provoca la lesión.
 Cuando el ligamento se rompe, las fibras colágenas pierden su continuidad. Puede tratarse de una rotura parcial o completa, pero en la práctica clínica lo que más determina el pronóstico es el grado de inestabilidad funcional que se genera.
En las primeras horas o días es habitual encontrar:
Cuando el ligamento se rompe, las fibras colágenas pierden su continuidad. Puede tratarse de una rotura parcial o completa, pero en la práctica clínica lo que más determina el pronóstico es el grado de inestabilidad funcional que se genera.
En las primeras horas o días es habitual encontrar:
 Aunque esto lo desarrollaremos más en el artículo específico de tratamiento, conviene conocer las opciones más habituales de injerto para la reconstrucción del LCA. La elección depende del tipo de paciente, deporte, anatomía de la rodilla y preferencias del equipo quirúrgico.
Aunque esto lo desarrollaremos más en el artículo específico de tratamiento, conviene conocer las opciones más habituales de injerto para la reconstrucción del LCA. La elección depende del tipo de paciente, deporte, anatomía de la rodilla y preferencias del equipo quirúrgico.
 A grandes rasgos, los injertos más utilizados incluyen:
A grandes rasgos, los injertos más utilizados incluyen:
